El mundo de los tubos de colores
Hola, amigos del microscópio.
Frecuentemente nos hacemos analíticas de sangre. Primero de todo, los errores existen y los fallos del ser humano. Y claro, hay que seguir tantos pasos, que a veces no nos queda más remedio que en el laboratorio poner "no válido" y repetir la análitica. Pero aquí está Cristina, para explicar todo paso a paso y que se reduzcan estos accidentes.
Hay que empezar la casa por el tejado. Existen tres fases: pre-analítica, analítica y post-analítica. Hoy explicaré la fase pre-analítica (antes de llegar al laboratorio).
Encendemos el botón de la imaginación. Estamos muy nerviosos esperando nuestro turno con la cita en mano para sacarnos sangre. Toca nuestro turno (dindon). Comprueban nuestro nombre. Seguidamente, pegatina bien puesta con el código (súper importante) ya que la máquina lee el lector de una manera y si no, nanai... y elección de tubos.
Entonces, ¿Cuántos tubos existen? pues normalmente (para evitar confusiones) los colores suelen ser los mismos (o gamas de color igual) internacionalmente. Así:
• Tapón rojo: Sin anticoagulante (tubo seco). Obtengo Suero. Uso: química clínica, banco de sangre, inmunología o serología
• Tapón morado-lila: con anticoagulante EDTA. Obtengo sangre total. Uso: hematología o banco de sangre.
• Tapón azul: con citrato de sodio. Obtengo Plasma. Uso: coagulación (tiempo de coagulación, fibrinógeno y agregación plaquetaria)
• Tapón verde o blanca: con heparina de sodio/litio. Obtengo Plasma. Uso: química clínica en urgencias o hematología (fragilidad osmótica).
• Tapón gris: con oxalato de potasio/NaF. Obtengo Plasma. Uso: química cínica o prueba de lactato/glucosa
• Tapón amarillo-mostaza: gel separador. Obtengo Suero. Uso: química clínica
Los anteriores, son los más comunes, pero luego nos encontramos con otros colores para parámetros clínicos más específicos. Son: ◆Tapón naranja: gel separador y trombina.Uso: obtención suero rápido
◆Tapón blanco: gel separador y EDTA.Uso: determinaciones de carga viral
◆Tapón verde muy clarito: gel separador y heparina de litio.Uso: química clínica en plasma
Ya explicaré cómo se saca sangre, su importancia en el orden de llenado y procesado en el laboratorio (fase analítica)
¡Recordad: estamos hablando todo el rato de sangre venosa, sangre arterial es otro capítulo que contar!
Una vez extraída la sangre (bien llenito en su línea) será enviada al laboratorio, cumpliendo la trazabilidad (proceso desde que sacas la sangre, hasta que se emiten unos resultados)
→ ¿Sabéis qué significa anticoagulante?
Los anticoagulantes son sustancias que evitan la realización del proceso de coagulación (anti-coagulantes). Existen diferentes formatos (polvo o líquidos). Siempre hay que elegir el tipo de anticoagulante ideal/correcto para el estudio que se va a realizar y tener muy en cuenta la proporción de anticoagulante-sangre. Radica su base en la fijación del calcio (excepto la heparina, qué actúa impidiendo la formación de la trombina). La proporción se debe cumplir porque un exceso o disminución de anticoagulante puede provocar modificaciones leucocitarias o eritroides.
El anticoagulante ideal (en un mundo perfecto) debe cumplir los siguientes requisitos:
- No alterar el volumen de los eritrocitos.
- No modificar la morfología de los glóbulos rojos.
- Evitar la agregación de las plaquetas.
- No provocar hemolisis.
→Los anticoagulantes más empleados son:
☉ EDTA: ETILEN-DIAMINO-TETRA-ACETATO. Es el anticoagulante usado para la realización de cuadros hemáticos, debido a que conservan mejor la morfología sanguínea. La concentración de EDTA-K2 recomendada es de 1.5 a 2.2 mg por mililitro de sangre.
☉ CITRATO DE SODIO: Es al anticoagulante elegido para la determinación de la velocidad de sedimentación y para las pruebas de coagulación. La concentración es de 3.1-3.9% en una proporción de un volumen de citrato de sodio por nueve volúmenes de sangre.
☉ HEPARINA: Es un anticoagulante fisiológico por lo tanto ideal para evitar coagulación sanguínea in vivo (exámenes especializados). Aunque no altera la fisiología de las células, su uso no es recomendado porque al colorearse los extendidos se producen una coloración de fondo azulada (de ahí la controversia de si es mejor la heparina o el citrato).La proporción aconsejada es 15-20UI (0.1-0.2 mg) de heparina por 1ml de sangre.
☉ OXALATO: Se usa en pruebas de hemostasia. Se emplea en forma de solución de oxalato sódico (0.1M) en la proporción de un cuarto (1 volumen de solución y 4 volúmenes de sangre).
(siempre hay que hacerle caso a las casas comerciales, pues puede haber un ligero cambio en cuanto a la proporción)
❥ Por último, vamos a hablar de los geles separadores (no confundir con los anticoagulantes, no tiene nada que ver). El gel separador consiste en un polímero de características inertes que a la hora de centrifugar (para separar los componentes de la sangre), forma una barrera entre el suero y el coágulo dejando a este primero en la superficie, lo que facilita su manipulación y extracción, reduciendo los riesgos que esto conlleva (sobre todo de contaminación).
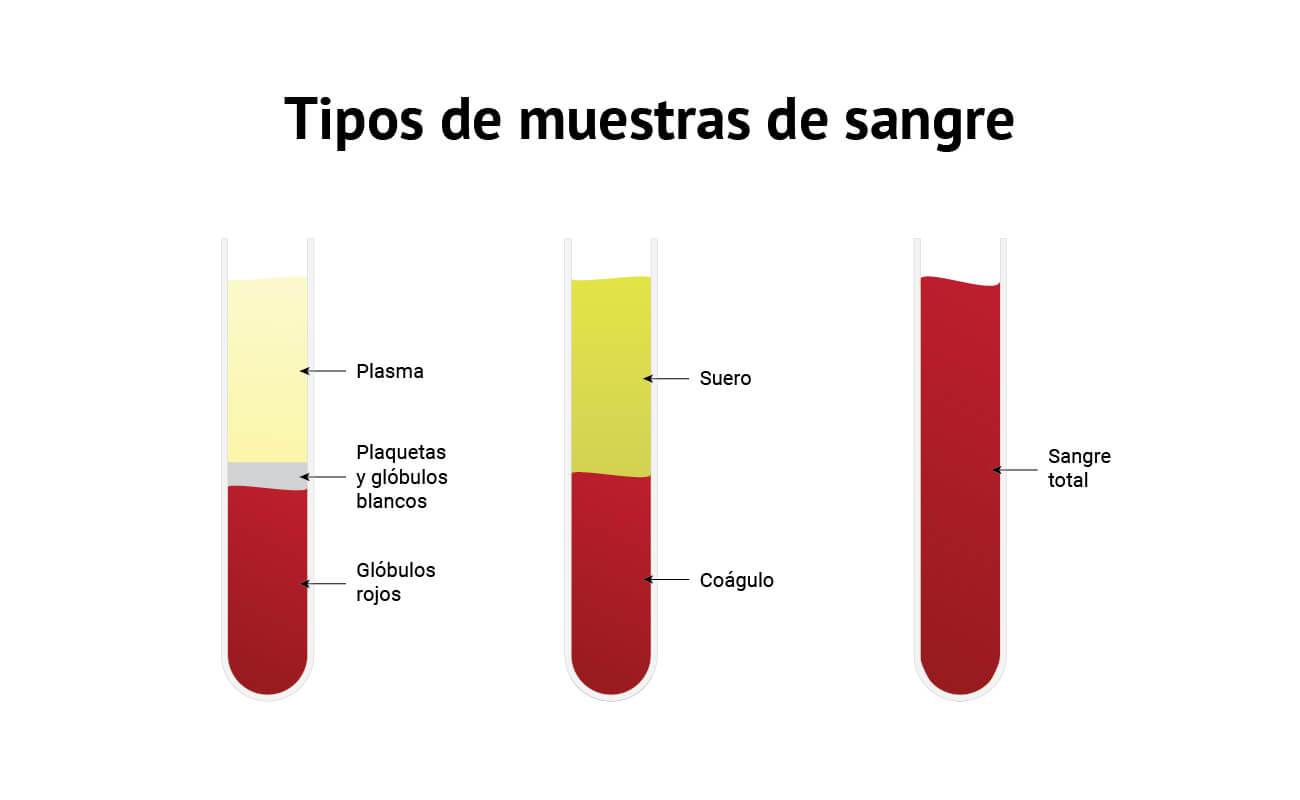
*Y una última duda que me surge de todo esto, ¿y qué es suero, plasma y sangre total?¿Cuál es su diferencia?
↠Sangre total:La sangre total es sangre que fluye libremente a través del cuerpo humano. Aunque esté fuera del cuerpo, si tiene anticoagulante pero no está separado en la porción líquida y las células, sigue llamándose así.
↠Suero: La sangre tiende a coagularse si está fuera del cuerpo. Si la sangre se deposita en un tubo sin anticoagulante, la sangre se coagulará naturalmente y se separará en líquido y células. Este líquido se llama suero. Por lo tanto, es la porción líquida de un coágulo de sangre (muy importante, no contiene fibrinógeno por lo que no es útil para pruebas de coagulación).
↠Plasma:la sangre fuera del cuerpo con anticoagulante se conoce como sangre total. La sangre total aún se puede separar en líquido y células. Este líquido se llama plasma. Por lo tanto, es la porción líquida de la sangre cuando el tubo contiene anticoagulante (útil para pruebas de coagulación).